Begrepet glutenintoleranse blant individer som mener de reagerer på glutenholdige produkter har lenge blitt brukt, men dette hverken er, eller har vært, et veletablert begrep blant fagfolk. Observasjoner hvor man har sett at personer reagerer på gluten etter at cøliaki og hveteallergi er utelukket, har ført til et forslag om en ny nomenklatur og klassifisering blant gluteninduserte tilstander. Ved siden av cøliaki og hveteallergi, har en ny tilstand kommet frem i lyset: ikke-cøliakisk glutensensitivitet (NCGS) (1).
Gluten er et proteinkompleks som består av gliadin og glutenin, og finnes i hvete, bygg, rug, og havre (havre er i utgangspunktet glutenfritt, men havren behandles sammen med andre kornslag, og det kan derfor være små mengder gluten i produktene). Det er disse proteinene cøliakere reagerer på. Cøliaki er en kronisk autoimmun betennelsesykdom, hvor gluten blir oppfattet som et fremmedstoff, og det settes i gang en immunologisk respons hvor kroppen angriper eget vev. Det produseres IgA-autoantistoffer mot bindevevsenzymet transglutaminase-2 eller antistoffer mot deaminert gliadin, IgG- autoantistoff, og det er disse antistoffene vi finner i serum fra pasienter med cøliaki. Dette resulterer i malabsorbsjon i tynntarmen som følge av atrofi av tarmtotter, hovedsaklig i duodeum og proksimale jejunum (1,2).
NCGS beskriver individer som opplever cøliakiske symptomer ved inntak av glutenprotein, men som har fravær av enteropati i tarmen og diagnostiske markører for cøliaki (1). Enn så lenge er det ingen objektive kriterier for hverken NCGS eller diagnostiseringen (3,4) og det er denne mangelen som har ført til at det har tatt tid å utarbeide rammene rundt ikke-cøliakisk glutensensitivitet (4).
Er gluten den eneste synderen?
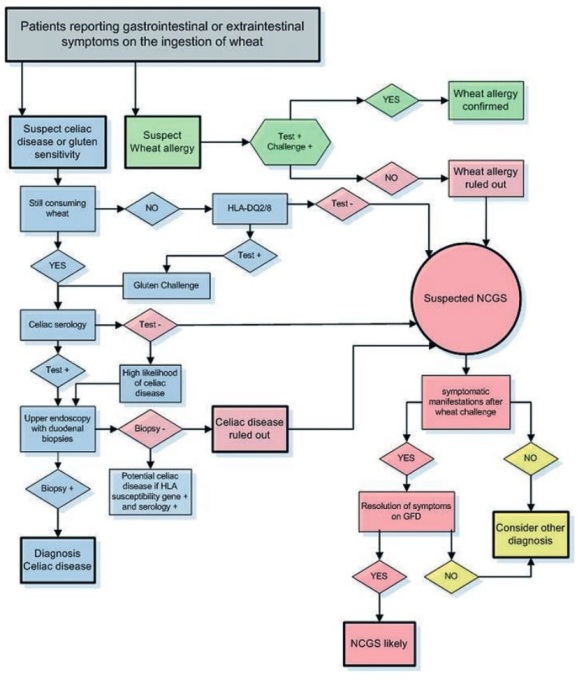 Figur 2: Foreslått algoritme for differensialdiagonistisering av glutenrelaterte lidelser (4). Et godt eksempel på hvor komplisert og diffust området fortsatt er. Opprinnelig fra Boettcher E, Crowe SE: Dietary proteins and functional gastrointestinal disorders. Am J Gastroenterol 2013
Figur 2: Foreslått algoritme for differensialdiagonistisering av glutenrelaterte lidelser (4). Et godt eksempel på hvor komplisert og diffust området fortsatt er. Opprinnelig fra Boettcher E, Crowe SE: Dietary proteins and functional gastrointestinal disorders. Am J Gastroenterol 2013
Symptomene som oppgis ved NCGS ligner på symptomene ved irritabel tarm syndrom (IBS), som diaré, luftsmerter, oppblåsthet o.l. IBS er kroniske mage- og tarmproblemer uten kjent årsak. Når andre tilstander som kan gi lignende symptomer er utelukket, stilles gjerne denne diagnosen, og mange pasienter med antatt NCGS vil innfri de diagnostiske kriteriene for IBS (3). Som man skjønner er det flere, dog diffuse, tilstander og begreper innenfor de ulike mage-og tarmproblemene det opplyses om. Noen, som i dette tilfellet, vil også overlappe hverandre. Til tross for økt oppmerksomhet rundt NCGS og uklarhetene som eksisterer rundt sykdomsmekanismen, diagnostisering og behandling, blir det ofte stilt spørsmål ved om det kun er gluten som forårsaker problemer, eller om det kan være andre komponenter i hvete som for eksempel FODMAPs som spiller inn på sykdomsbildet.
FODMAP står for Fermentable Oligo-, Di-, Mono-saccharides And Polyols og dette er en fellesbetegnelse for ulike karbohydrater som kan skape trøbbel i tarmen. Problemene oppstår dersom de ikke blir absorbert i tynntarmen, men går videre til tykktarmen der de fermenteres (5).
For å se nærmere på denne problemstillingen ble det gjennomført en dobbelt-blindet cross-over studie der 37 deltagere med påvist IBS og NCGS (ingen tilfeller av diagnostisert cøliaki) ble satt på en glutenfri diett med redusert FODMAPs i to uker (2). Deretter ble de delt inn i tre grupper med tre ulike intervensjondietter: høyt gluteninnhold (16g), lavt gluteninnhold (2g) og melkeproteiner, samt en kontrollgruppe hvor deltagerne kun fikk melkeproteiner. Diettperioden varte i tre uker. Deltagerne hadde så en påfølgende washout-periode hvor de ventet i minimum to uker, før de gikk over til neste diett.
Resultatene viste at symptombildet til alle deltagerne ble signifikant bedre under de første to ukene på en glutenfri og redusert FODMAP-diett. Derimot ble symptomene forverret de to påfølgende ukene hvor dietten bestod av gluten og melkeproteiner, også hos deltagergruppen som kun fikk melkeproteiner. Det interessante i denne studien er at det kun ble observert glutenspesifikke symptomer hos 8% av deltagerne. Etter resultatene å dømme er det mulig at disse deltagerne hadde udiagnostisert cøliaci og ikke NCGS som først antatt.
Etter hovedforsøket ble deltagerne invitert tilbake for en ny intervensjon, men denne gangen varte forsøket i kun 3 dager (2). Derimot var restriksjonene i dietten mye strengere denne runden, ved at de utelukket mest mulig som kunne gi symptomer. Resultatene viste det samme som hovedføresøket.
Studien konkludere med at det at de ikke fant en signifikant sammenheng mellom glutenprovokasjon og pasienter med NCGS mens de gikk på en FODMAP-redusert diett. Dette kan tyde på at det er andre komponenter i hveten man kan reagere på selv om gluten ofte blir sett på som den skyldige.
Til slutt er det viktig å tenke på at dersom man fjerne gluten fra kostholdet vil det indirekte føre til en reduksjon av FODMAPs (2,4). Det kan derfor være lett å fastslå at gluten er årsaken til mage- og tarmproblemene som oppstår hos personer med IBS ved et glutenholdig kosthold, når man i realiteten har lite kunnskap og forståelse av gluten og dens virkning i kroppen. Studien avskriver derfor ikke NCGS og påpeker at det krever flere studier på emnet.
Hva bør gjøres ved plager?
Selv om den nevnte studien stiller spørsmålstegn ved hvorvidt ikke-cøliakisk glutensensitivitet er en realitet eller ikke, blir det likevel regnet som en tilstand.
Så hva gjøres egentlig ved mistanke om NCGS?
Et av problemene man ser i dag er at personer med mistanke om allergier og intoleranse ukritisk kutter ut matvarer som de tror vil bedre symptomer, uten å få bekreftet hva som egentlig skaper symptomene.
Det første man bør gjøre ved mistanke om NCGS er å kontakte helsepersonell og ikke starte en elimineringsprosess alene. Dette er blant annet for å utelukke cøliaki. Dersom man har startet på et glutenfritt kosthold før undersøkelser er gjort vil eventuelle påfølgende tester være unøyaktige og kan gi feil resultat. Det er først etter at man har utelukket cøliaki at eliminasjonsprosessen kan starte. En reduksjon av FODMAPs i kostholdet er en anerkjent metode blant helsepersonell i behandling av mage- og tarmplager, uavhengig av uenighetene om NCGS eller ikke. Problemet er når enkeltpersoner innfører en glutenfri diett på eget initiativ, på bakgrunn av manglende informasjon om andre komponenter som kan gi identiske eller liknende plager.
Konklusjon
Som man skjønner er dette et vanskelig og diffust tema. Mekanismene bak gluteninduserte symptomer er fortsatt ikke kjent, og selv om litteraturen så langt forteller oss at gluten kan gjøre tarmproblemer verre, er det ikke bevist at glutensensitivitet er reelt. Uansett vil det for de som er rammet, være viktigst å ikke starte egenbehandling, men heller få hjelp til ordentlig utredning og riktig behandlingstiltak.
Skrevet av Helle Kristine Lunde
Kilder:
- The Oslo definitions for coeliac disease and related terms, Jonas F Ludvigsson, et al. Gut 2013 62: 43-52
- Is Gluten a Cause of Gastrointestinal Symptoms in People Without Celiac Disease? Jessica R. Biesiekierski, et al. Curr Allergy Asthma Rep (2013) 13:631–638
- Non-celiac Gluten Sensitivity. Is it in the Gluten or the Grain? Petula Nijeboer, et al. J Gastrointestin Liver Dis, December 2013 Vol. 22 No 4: 435-440
- Does gluten sensitivity in the absence of coeliac disease exist? Imran Aziz, et al. BMJ 2012;345:e7907
- http://en.wikipedia.org/wiki/FODMAP